
Нарколепсия – это загадочное, необычное состояние организма, которое приводит к повышенной сонливости в дневное время вплоть до внезапного засыпания и так называемой катаплексии – мгновенной потере мышечного тонуса в результате сильных эмоций. Впервые нарколепсию описал немецкий врач Карл Вестфаль в 1877 году. Через три года французский врач Эдуард Желино в своей статье «De la narcolepsia» впервые применил этот термин:
Я предлагаю термин «нарколепсия» (от греч. «narcosis» -cонливость, и «lambanein» – схватывать) как один из немногих мало известных до сих пор неврозов, который характеризуется внезапным непродолжительным непреодолимым желанием спать, возникающим периодически через разные промежутки времени. Термин «нарколепсия» представляет собой двойную аналогию с сонливостью и катаплексией
В своей статье Желино упоминает случай из практики доктора Каффе. Доктор Каффе в течение года наблюдал пациента с непреодолимой сонливостью, из-за которой ему пришлось уволиться с работы. Это был мужчина 47 лет, который вел здоровый образ жизни и никогда ни на что не жаловался. Однако в течение четырех лет стал отмечать тяжесть век, сонливость, дремоту, он мог заснуть в положении сидя или стоя, причем подобное состояние зависело от определенных обстоятельств.
Второй клинический случай Желино описал, основываясь на собственных наблюдениях:
…Если он испытывает сильную эмоцию, боль или радость, желание спать усиливается, становится непреодолимым. Так, к примеру, если он заключает хорошую сделку, видит друзей, заговаривает с незнакомцем или ему везет в картах, он падает и засыпает.
Мистер Г. на фоне эмоционального подъема ощущал непреодолимую тягу ко сну, слабость и онемение в ногах и руках вплоть до обездвиживания. Он мог заснуть во время деловой встречи, если все складывалось удачно, во время игры в карты, когда в руках оказывался козырь, и даже во время смеха он мог полностью утратить контроль и уснуть. Даже элементарное чувство привязанности и благодарности к друзьям вводили его в подобное состояние. Когда он шел по улице, борясь с сонливостью, людям, оказавшимся рядом, казалось, что он пьян и реакция их была соответственная. Подобные ситуации оказывали на него крайне неблагоприятное психологическое воздействие.
Основываясь на своих собственных наблюдениях и описаниях других авторов Желино выделил эпизоды повышенной дневной сонливости и внезапные приступы мышечной слабости (впоследствии названные катапексией) в клиническую картину нарколепсии. Однако впоследствии клиническая характеристика нарколепсии дополнялась и другими признаками: гипнагогические галлюцинации, сонный паралич и микросон. В результате на 5-ом Международном симпозиуме по нарколепсии была предложена новая формулировка данного заболевания:
«Нарколепсия — это заболевание неизвестной этиологии, характеризующееся чрезмерной дневной сонливостью, плохим качеством ночного сна, катаплексией и такими патологическими проявлениями REM-сна (RapidEyeMovement–быстрое движение глаз), как появление кратковременных эпизодов быстрого сна у бодрствующего человека или «сонные атаки», «микросон», сонный паралич, гипнагогические галлюцинации»
В настоящее время клинические признаки заболевания составляют «нарколептическую пентаду», в которую входят: 1) избыточная сонливость, проявляющаяся периодическими эпизодами микросна; 2) катаплексия (внезапные кратковременные приступы слабости скелетной мускулатуры различной степени тяжести, спровоцированные эмоциональным фоном); 3) гипнагогические, или реже гипнапомпические галлюцинации; 4) катаплексия засыпания и пробуждения («сонный паралич»), проявляющаяся невозможностью осуществить любое движение и произнести слово перед засыпанием или после пробуждения; 5) нарушение ночного сна (частые пробуждения, устрашающие сновидения, трудности засыпания после пробуждения.
Также по современным представлениям нарколепсию разделяют на несколько подтипов. Нарколепсия 1-го типа включает катаплексию, которая проявляется коротким приступом внезапной потери мышечного тонуса с сохранением сознания. Такие приступы спровоцированы сильными, обычно положительными, эмоциями. Они могут проявляться как слабостью в конечностях, так и тотальной потеряй тонуса. Для нарколепсии 2-го типа катаплексия не характерна. Такие пациенты могут по нескольку часов спать в дневное время (при полноценном ночном отдыхе), однако через короткое время после пробуждения вновь почувствуют усталость. 2-й тип чаще всего встречается в ассоциации с другими заболеваниями нервной системы: опухолями, нейросаркоидозом, аутоиммунными или паранеопластическими синдромами, рассеянным склерозом, миотонической дистрофией, болезнью Паркинсона и т.д. Нужно помнить, что отсутствие катаплексии не исключает нарколепсию 1-го типа, поэтому главным критерием дифференциальной диагностики данных двух форм заболевания является отсутствие дефицита гипокретина-1 у больных нарколепсии 2-го типа.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
«Для понимания сути этих поражений необходимо иметь экспериментальную модель нарколепсии. Она была обнаружена случайно: однажды в середине 1960-х годов знаменитый американский сомнолог Вильям Демент,…., в беседе с друзьями рассказывал о пациентах-нарколептиках, с которыми в то время работал в клинике. Вдруг один из знакомых воскликнул: «Позволь, но ведь то, что ты так красочно описываешь, очень похоже на приступы, которые я иногда наблюдаю у своего добермана!»
Оказалось, что катаплексические приступы изредка отмечаются у домашних животных (собак, коров, лошадей). В связи с чем, в течение двух десятилетий ученые старались выяснить природу этого заболеваний на примере собак. Выяснилось, что во время катаплексических приступов у собак «отключаются» аминергические, серотонинергические и гистаминергические системы, которые в норме полностью «замолкают» во время REM-сна. Эти системы максимально активны во время бодрствования, но по какой-то причине в период эмоционального подъема они «выключается», и включаются другие системы, которые правят нашим сном – словно кто-то играется с переключателем…
В 1998 г. в США ученым удалось обнаружить два сходных по строению пептида, которые впоследствии были названы ими гипокретинами (ГИПОталамическими сеКРЕТИНАМИ), так как сначала их приняли за представителей кишечных гормонов. Одновременно группа японских ученых, работающих в Техасском университете США обнаружили два близких по строению пептида, названные ими орексином А и В. Позже выяснилось, что гипокретины 1 и 2 и орексины А и В – это одно и то же.
Представьте, что есть некий переключатель, который из положения «сон» автоматически переходит в положение «бодрствование», и наоборот. Но чтобы зафиксировать то или иное состояние нужен другой механизм, его роль в регуляции сна и бодрствования выполняет орексиновая система. А теперь представьте этот же переключатель, но только со сломанным механизмом фиксации, он будет произвольно «болтаться» из конца в конец. Именно это и происходит при нарколепсии. Так плавные ритмичные переходы в цикле «сон-бодрствование» сменяются резкими несвоевременными «скачками» из одного состояния к другому
Чтобы лучше представлять как это работает, предлагаю взглянуть на рис.1. Мы видим, что при нарколепсии (при дефиците орексина) центр сна и бодрствования друг друга тормозят (тупые стрелочки), тем самым уравновешивая их. Однако в таком состоянии эти «качели» крайне не стабильны, именно это и определяет неадекватные переходы между состояниями сна и бодрствования. А теперь представьте другую ситуацию, скажем не недостаток, а избыток орексина (Б), тогда «бодрствование» будет «перевешивать» и у такого человека наступит бессонница. То есть, как только одна из сторон получает преимущество, система переключается в соответствующее состояние – это и называют флип-флоп механизмом. При нарколепсии преимуществ нет ни у одной из сторон, система регуляции «расшатывается» и результат этой поломки нам известен.
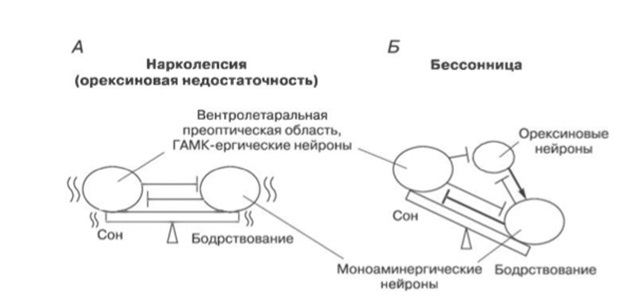
Рис. 1. Flip-Flop механизм
В подтверждении данной концепции в 2007 г. профессор стэнфордского университета Карл Дайссерот (основатель оптогенетики) провел интересный эксперимент. Команда Карла Дайссерота встроила в орексиновые нейроны гипоталамуса мышей канальный родопсин-2, затем они стимулировали мозг грызунов светом, пока те спали, в результате чего орексиновые нейроны активировались, при чем их активность зависела от интенсивности и частоты световой стимуляции. Во время фотостимуляции мыши пробуждались как на стадии медленного сна, так и в период REM-сна. Именно это стало доказательством того, что выделение орексина в достаточном количестве действительно обеспечивает поддержание бодрствование.
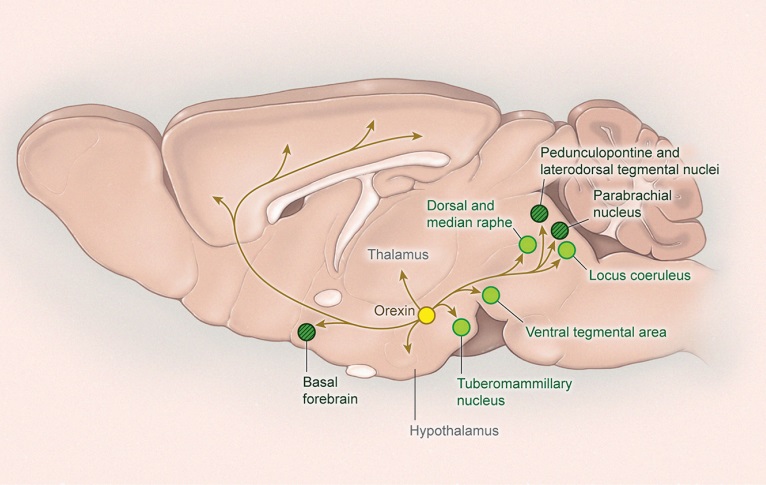
Рис. 2. Орексин, продуцирующийся нейронами латеральной части гипоталамуса, активируют нейроны коры, ядер средней линии и всех возбуждающих систем мозга.
Орексинергические нейроны довольно немногочисленны, однако они сильно ветвятся, достигая всех активирующих систем мозга. Активируя аминергические, холинергические и глутаматергические «центры бодрствования» орексин вызывает пробуждение и бодрствование. Именно поэтому орексин также называют «активатором активаторов». Сами же орексиновые нейроны активируются холинергическими проекциями базальной части переднего мозга и глутаматергическими нейронами гипоталамуса и тормозятся ГАМК-ергическими гипоталамуса и серотонинергическими нейронами ядер среднего шва.
Следует также упомянуть о клетках, напоминающих по морфологии орексиовые нейроны и продуцирующие МСН-гормон (Melanin-Concentrating Hormone). Рецепторы МКГ-клеток соответствуют распределению рецепторов орексина. Система МКГ является тормозной: она активна в быстром сне и тормозится во время бодрствования. Однако МКГ-клетки остаются незатронутыми у больных нарколепсией (разрушение этих клеток рассматривается в качестве одной из возможных причин развития болезни Паркинсона).
Оказалось, что у пациентов с нарколепсией разрушены только орексинергические нейроны гипоталамуса. Причина их разрушения до сих пор не ясна, но исследования в этом направлении ведутся и сейчас. Выяснилось, что определенную роль в разрушение орексиновых нейронов играет человечесикй ген атаксин-3. Модельные эксперименты показали, что его избыточная экспрессия приводит к апоптозу орексиновых нейронов. В 1999-2000 гг. появилась гипотеза, постулирующая то, что разрушение орексинергических нейронов имеет аутоиммунный характер. В 2009 году появились свидетельства, подтверждающие эту теорию. И на данный момент исследовательских работ, объясняющие этот механизм очень много. Однако вопрос против чего именно «восстает» иммунная система и почему она не затрагивает сходные с орекексновыми нейронами MCH нейроны остается открытым.
Следует добавить, что аутоиммунная теория заболевания может объяснить нарклепсию 1-ого типа, однако о нарколепсии 2-ого типа известно еще меньше.
Подготовила: Аширова В. Г.
Источники:
- В.М. Ковальзон «Основы сомнологии», изд. БИНОМ, 2012 г., 239 с
- Carlos H. Schenck, M.D.1; Claudio L. Bassetti, M.D.2; Isabelle Arnulf, M.D., Ph.D.3,4; Emmanuel Mignot, M.D., Ph.D.3 “English Translations Of The First Clinical Reports On Narcolepsy And Cataplexy By Westphal And Gélineau In The Late 19th Century, With Commentary” – SCSM, Vol. 3, No. 3, 2007, pages 301-311
- Adamantidis AR, Zhang F, Aravanis AM, Deisseroth K, de Lecea L. “Neural substrates of awakening probed with optogenetic control of hypocretin neurons”–Nature, 450, 15 November 2017, pages 420–424
- Scammell TE, Arrigoni E, Lipton JO “Neural Circuitry of Wakefulness and Sleep” – Neuron, 22 February 2017, pages 747-765
- Е. А. Корабельникова, К. Н. Стрыгин «Нарколепсия у подростка» – Журнал неврологии и психиатрии им. С.С. Корсакова., изд. «Медиа Сфера»2016 г, 83-87стр.